|
Cet article aborde uniquement l’examen clinique et l’évaluation en kinésithérapie / physiothérapie recommandés dans la prise en charge des syndromes fémoro-patellaires. Pour compléter : |
Cet article résume les conclusions d’une guideline majeure :
|
Titre |
Caractéristiques |
|---|---|
|
Patellofemoral pain: Clinical practice guidelines linked to the international classification of functioning, disability and health from the Academy of Orthopaedic Physical Therapy of the American Physical Therapy Association. |
2019 - Basé sur 271 études (120 sur le diagnostic, 56 sur l’évaluation, 95 sur les interventions) |
Sur le diagnostic1 :
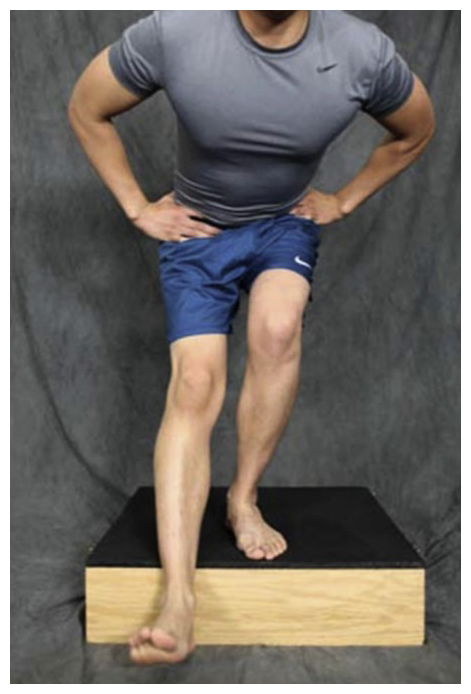
- Grade A (niveau de preuve fort) : La reproduction des douleurs du patient (autour ou derrière la rotule) lors d’un squat ou d’autres mouvements mettant en charge l’articulation fémoropatellaire (montée/descente d’une marche) est l’élément diagnostic de base d’un syndrome fémoro-patellaire.
- Grade B (niveau de preuve modéré) : Ce diagnostic peut se baser essentiellement sur les critères suivants :
- La localisation de la douleur autour ou derrière la rotule,
- Une douleur lors du squat, de la montée/descente d’escaliers ou de la position assise prolongée,
- L’exclusion des autres pathologies potentiellement responsables de douleurs antérieures de genou
- Grade C (niveau de preuve faible) : Un « patellar tilt test » en faveur d’une hypomobilité de la patella peut être un élément supplémentaire de diagnostic.
De manière générale, les tests cliniques, utilisés individuellement ou en cluster, présentent une faible valeur diagnostique.
Sur la classification1 :
L’aspect multifactoriel de cette pathologie implique des différences en terme de déficiences rencontrées chez chaque patient. L’APTA propose, sur avis d’experts (grade F), une classification en 4 sous-groupes1 :
- Surutilisation / surcharge sans autre déficience : Patient ne présentant pas de troubles/déficits particuliers, dont l’interrogatoire mentionne un changement dans ses activités, une augmentation de l’intensité ou de la fréquence de cellesci ayant des répercussions sur les charges fémoro-patellaires.
- Déficit musculaire : Patient présentant une diminution de la performance des muscles de la hanche ou du quadriceps.
- Déficit de contrôle moteur : Patient ne présentant pas spécifiquement de déficit de force musculaire, mais dont la coordination musculaire impacte négativement l’articulation (notamment un valgus dynamique de genou)
- Déficit de mobilité : Patient présentant une hypermobilité (pied) ou une hypoextensibilité (quadriceps, ischiojambiers, triceps sural, bandelette ilio-tibiale ou rétinaculum latéral)
Les conséquences sur le traitement rééducatif de chaque sous-groupe est détaillé dans notre article consacré aux recommandations de traitement du syndrome fémoro-patellaire.
A noter que cette classification propose une vision purement biomécanique de l’origine des douleurs, et ne tient pas compte des autres facteurs biologiques potentiels, ni des facteurs psycho-sociaux, importants à prendre en compte notamment dans les formes chroniques3.
L'IPPRR2 propose quant à elle dans ses recommandations un modèle pathomécanique sans classification des patients, mais qui permet de se représenter efficacement les différents facteurs à prendre en compte. Ceux-ci sont traités dans l’article sur les recommandations de prévention et facteurs de risques du syndrome fémoro-patellaire.
Sur l’évaluation1 :
Scores fonctionnels :
Grade A (niveau de preuve élevé) : Les principaux scores recommandés pour l’évaluation de la douleur et de la fonction sont l’AKPS (Anterior Knee Pain Scale)(version française validée), le KOOS-PF et l’EVA (douleur pendant l’activité).
Tests fonctionnels :
Grade B (niveau de preuve modéré) : Les tests les plus appropriés sont ceux visant à reproduire la douleur du patient et à évaluer le contrôle moteur de son membre inférieur, tel que le squat bipodal ou unipodal (single leg squat test), ou la descente d’une marche.
Mesures et tests cliniques :
Grade C (niveau de preuves faible) : La faible clinimétrie des tests et mesures disponibles rendent difficile leur recommandation, mais l’APTA proposent de les utiliser en lien notamment avec leur proposition de classification vue plus haut :
Mesure de la force de la musculature postéro-latérale de hanche : Via le HipSIT, un test permettant de mesurer la force globale de ces muscles, plus rapide et aussi fiable que des mesures individuelles.
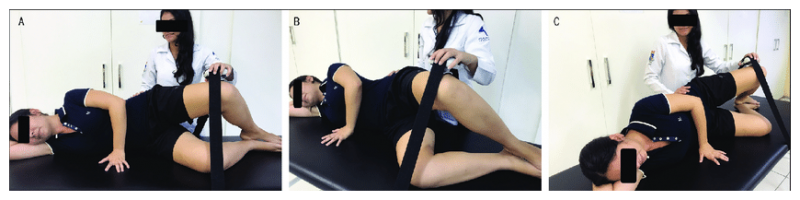
Mesure de la force du quadriceps et des ischios-jambiers : A l’aide d’un dynamomètre, pendant une contraction isométrique maximum volontaire.
Lateral step-down test : Permet de visualiser le valgus dynamique, objectivé par un score allant de 0 à 7.
Single leg squat test : Permet de visualiser le valgus dynamique, en complément avec le précédent. Objectivé par la différence d’amplitude de valgus entre la position de départ (genou déverrouillé) et la position d’arrivée (flexion de genou maximale).
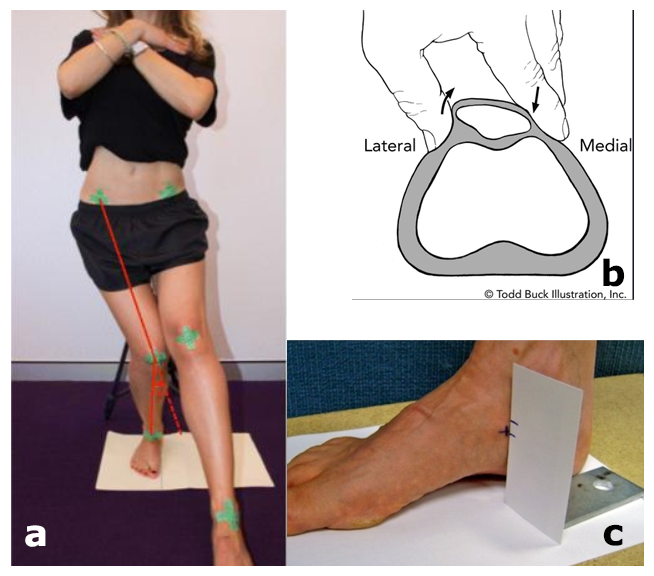
patellar tilt test (b),
et navicular drop test (c)
Tests d’hypermobilité du pied (pour l’hyperpronation): Via le Navicular Drop Test (évalue la pronation subtalaire), le FPI (« Foot Posture Index », 6 items évaluant l’excès de pronation) ou la mesure de la largeur du mediopied en charge et en décharge.
Patellar tilt test : Ce test met notamment en évidence la raideur du rétinaculum latéral. Sa haute spécificité (93-95%) et son ratio de vraisemblance modéré (5.4) en fait un des rares tests intéressants explorant la mobilité de la patella.
Mesure de l’hypoextensibilité musculaire : A rechercher au quadriceps (inclinométrie <134° en procubitus), aux ischios-jambiers (<79° au Straight leg raise), au soléaire (dorsiflexion <14,8° genou à 90°) , aux gastrocnémiens (dorsiflexion <7,4° genou tendu) et à la bandelette ilio-tibiale (Ober test <11° par inclinométrie, genou fléchi).
Mesure des amplitudes articulaires : Un défaut de rotation latérale ou un excès de rotation médiale de hanche pourrait favoriser l’excès de valgus dynamique et les charges appliquées au compartiment fémoro-patellaire latéral.
En appliquant ces éléments à la classification en sous-groupes des patients présentant un syndrome fémoro-patellaire, on peut orienter la bonne évaluation aux bons patients :
|
Patients avec surutilisation / surcharge sans autre déficience |
Patients avec déficit de contrôle moteur |
Patients avec déficit musculaire |
Patients avec déficit de mobilité |
|---|---|---|---|
|
- Reproduction de la douleur lors de la descente d’une marche (excentrique) |
- Présence d’un valgus dynamique au lateral step-down test (score >2 points) - Augmentation de 10° du valgus lors d’un single leg squat |
- HipSIT < 34% BM - Abducteurs de hanche <37%BM (homme) ou <30% (femme) -Rotateurs latéraux <13%BM (homme) ou <17% (femme) - Extenseurs de hanche <28% BM (homme) ou <30% (femme) - Extenseurs de genou <44% (homme) ou <37% (femme) - Fléchisseurs de genou
|
Hypermobilité (pied) : - Différence de largeur du médiopied >11mm entre charge et décharge - FPI > 6 Hypomobilité : - Patellar tilt test - Hypoextensibilité des IJ, des gastrocnémiens, du soléaire, du quadriceps, de la bandelette ilio-tibiale. - Déficit de rotation latérale de hanche ou excès de rotation médiale |
Pour les conséquences de cette évaluation en « catégories » sur le traitement rééducatif, reportez-vous aux recommandations sur le traitement du syndrome fémoro-patellaire.
Ressources pour les patients :
OMT-France a traduit en français un excellent livret à destination des patients : « Gérer sa douleur fémoro-patellaire » [pdf]
Pour aller plus loin :
- Les recommandations sur le traitement en kinésithérapie / physiothérapie du syndrome fémoropatellaire
- Les facteurs de risques et la prévention du syndrome fémoropatellaire
- Le protocole d'exercices de Baldon pour le syndrome fémoro-patellaire
- Le protocole d'exercices de Fukuda pour le syndrome fémoro-patellaire
- L’arbre décisionnel de l’APTA en lien avec ces recommandations [anglais]
- Une parenthèse sur L’approche biopsychosociale du syndrome fémoropatellaire
Références :
-
Willy, Richard W., et al. "Patellofemoral pain: Clinical practice guidelines linked to the international classification of functioning, disability and health from the Academy of Orthopaedic Physical Therapy of the American Physical Therapy Association." Journal of Orthopaedic & Sports Physical Therapy 49.9 (2019): CPG1-CPG95.
Accès libre [anglais] : https://www.jospt.org/doi/pdf/10.2519/jospt.2019.0302 -
Collins, Natalie J., et al. "2018 Consensus statement on exercise therapy and physical interventions (orthoses, taping and manual therapy) to treat patellofemoral pain: recommendations from the 5th International Patellofemoral Pain Research Retreat, Gold Coast, Australia, 2017." British journal of sports medicine 518 (2018): 1170-1178.
Accès libre [anglais] : https://bjsm.bmj.com/content/bjsports/52/18/1170.full.pdf
Contributeur principal : Johnny Afonso

